Soluciones naturales para eliminar las ojeras

Las ojeras aparecen cuando la piel de debajo de los ojos se vuelve oscura o pierde color natural. Las ojeras suelen ser causadas por el envejecimiento, la falta de suelo, la genética, las alergias estacionales e incluso el estrés. Estas zonas oscuras debajo de los ojos suelen aparecer tanto en hombres como en mujeres sin […]
Remedios caseros para las axilas oscuras

La llegada del verano y el consiguiente cambio de vestuario puede hacerse embarazoso si tenemos un problema estético tan común como las axilas oscuras. Anomalía que puede darse por una mera predisposición genética, por un cuidado inadecuado de la zona dejando que se acumulen gran cantidad de células muertas, por usar ropa excesivamente ajustada, por […]
Todo sobre la gripe

Cada año por estas fechas, la bajada de las temperaturas dispara los casos de gripe, una enfermedad infecciosa aguda que afecta a las vías respiratorias y que está causada por el virus de la influenza. Fiebre, escalofríos, dolor musculares y de cabeza, molestias de garganta, malestar general, pérdida de apetito y tos seca son sus […]
Receta de Pan de plátano sin harina

Ingredientes para 6 raciones de Pan de plátano sin harina: 2 Piezas de Plátano macho 3 Piezas de Huevo 1 Cucharada sopera de Mantequilla 1 Cucharada sopera de Polvo para hornear 1 Pizca de Aceite en aerosol Instrucciones | 45 minutos 1. Te presentamos […]
Salud intestinal y depresión ¿qué relación tienen?
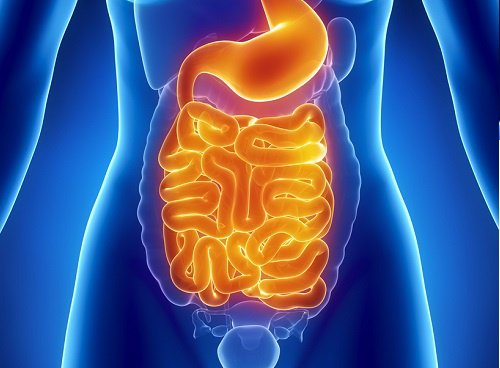
La idea de que la salud de tu intestino pueda estar relacionada con los síntomas de la depresión y la ansiedad puede sonar extraña, pero lo cierto es que el cerebro y el tracto digestivo están fuertemente relacionados. Y es que una dieta desequilibrada no solamente conlleva cambios físicos, también afecta al equilibrio nutricional del […]
Plátano verde en cilindro, relleno de atún con vegetales
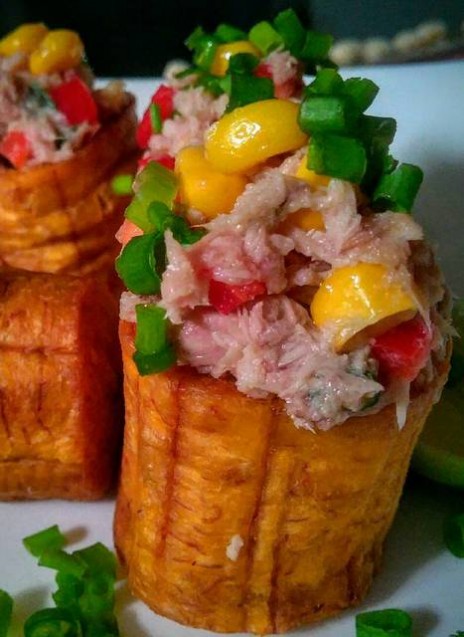
Ingredientes 1 persona 1 plátano verde Aceite de oliva suficiente para freir al gusto Sal Para el relleno de los cubos: 1 lata atún en agua de 110grs 1/2 pimentón verde 1/2 pimentón rojo 1/4 zanahoria 50 grs. maíz en lata […]
Diosdado Cabello a la oposición: El 3 de noviembre no van a llegar a Miraflores

El primer vicepresidente del Psuv, Diosdado Cabello, dijo a la oposición que el próximo jueves, 3 de noviembre, «no van a llegar a Miraflores», en referencia a la movilización convocada por el presidente del Parlamento, Ramos Allup, para informarle al presidente Nicolás Maduro que fue declarado en «abandono de cargo». «Venezuela se va para Caracas a […]
¿Por qué el queso sabe mejor cuando está derretido?

Si alguna vez te has preguntado por qué el queso sabe mejor cuando está derretido, la respuesta está en tu boca. Una vez que un pedazo de queso se ha calentado a unos 65ºC, la matriz de proteínas de la leche que proporcionan su estructura comienza a descomponerse, y el queso adquiere una textura cremosa […]
¿Por qué el cielo es negro de noche?

Puede sonar obvio. Eso es lo que es la noche; el Sol se ha puesto y, cuando miras al cielo, está oscuro. Excepto donde hay una estrella, claro. Las estrellas brillan. Pero espera. Imagina que estás en la profundidad de un bosque, rodeado de árboles. Allá donde mires, verás un árbol; quizá […]
¿Para qué sirve la campanilla?

Primero, cabe puntualizar que el nombre técnico de la campanilla es úvula, y está formada por tejido conjuntivo y mucosa, además de tres músculos: el tensor, el elevador del paladar, y el propio músculo de la úvula. Es una pequeña masa carnosa que cuelga de nuestro paladar blando, por encima de la raíz de la […]
